Psoríase: Causas, Sintomas, Diagnóstico e Tratamento Completo
A psoríase é uma doença inflamatória crônica e recorrente que afeta a pele e as articulações. Compreender suas causas, sintomas, diagnóstico e opções de tratamento é essencial, uma vez que a condição impacta significativamente a qualidade de vida dos afetados.
Epidemiologia e Classificação
A prevalência da psoríase varia entre 1% e 3% da população, sendo raramente observada em indivíduos negros e não apresentando predileção por sexo. A doença é classificada em dois tipos principais:
- Tipo 1: Início precoce, geralmente entre 20 e 30 anos. Este tipo é frequentemente associado a um histórico familiar, com maior gravidade dos sintomas, pior prognóstico e resistência ao tratamento.
- Tipo 2: Início tardio, após os 50 anos, com menor prevalência familiar e lesões mais localizadas, além de uma resposta terapêutica mais favorável.
Etiopatogenia
A psoríase resulta de uma interação complexa entre fatores genéticos, imunológicos e ambientais. Entre os principais aspectos estão:
Fatores Genéticos
O locus PSORS1 é o determinante genético mais significativo, responsável por até 50% do risco de desenvolvimento da doença, associado ao alelo HLA-Cw6. Outras associações incluem HLA-B*57, que está relacionado a casos graves de artrite, e HLA-B27, que se associa à sacroileíte.
Fatores Imunológicos
A desregulação das imunidades inata e adaptativa desempenha um papel crucial na psoríase:
- Imunidade Inata: Queratinócitos, células NK, dendríticas e macrófagos iniciam uma resposta inflamatória, liberando citocinas como TNF-alfa, IFN-alfa e IL-6.
- Imunidade Adaptativa: As células dendríticas ativadas liberam IL-12 e IL-23, que ativam as vias Th1 e Th17, resultando na produção de mais citocinas inflamatórias e na perpetuação do ciclo inflamatório.
Fatores Ambientais
Vários fatores podem desencadear ou agravar a psoríase, incluindo:
- Clima frio
- Trauma cutâneo
- Infecções, especialmente estreptocócicas
- Estresse emocional
- Uso de substâncias, como tabaco e álcool
- Alguns medicamentos, como lítio e beta-bloqueadores
Formas Clínicas e Semiologia
A psoríase se apresenta em várias formas clínicas, cada uma com características específicas:
Psoríase Vulgar (em Placas)
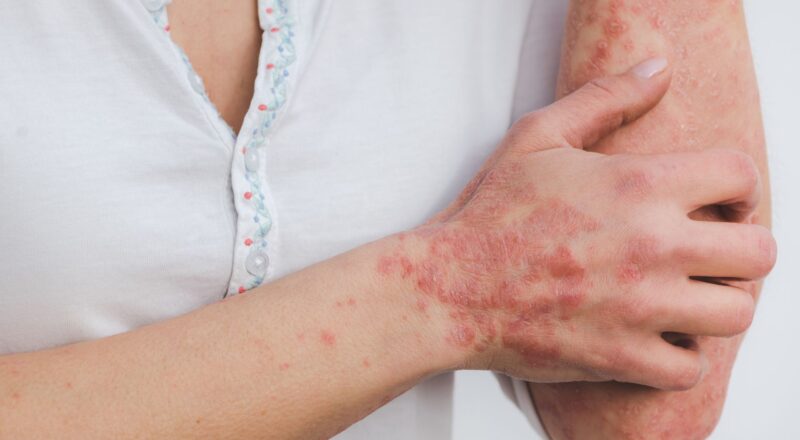
É a forma mais comum, representando até 90% dos casos. Caracteriza-se por placas eritematoescamosas bem definidas, com escamas prateadas, localizadas principalmente nas superfícies extensoras, como cotovelos e joelhos.
Psoríase Ungueal
Afeta entre 35% e 50% dos pacientes, apresentando alterações como depressões puntiformes, leuconíquia e onicólise.
Psoríase Invertida
Manifesta-se em áreas de flexura, como axilas e virilha.
Psoríase Gutata
Caracteriza-se pelo surgimento súbito de pequenas lesões eritematosas, frequentemente após infecções estreptocócicas.
Psoríase Pustulosa
Apresenta formas localizadas e generalizadas, com a forma generalizada associada a febre e leucocitose.
Psoríase Eritrodérmica
Forma grave que compromete mais de 80% da superfície corporal, podendo levar a sérios distúrbios clínicos.
Comorbidades e Avaliação de Gravidade
A psoríase é uma condição associada a um estado de inflamação sistêmica crônica, podendo contribuir para o desenvolvimento de doenças como obesidade e problemas cardiovasculares. A gravidade da psoríase é avaliada através da “Regra dos 10”, considerando índices como PASI, BSA e DLQI.
Histopatologia
A análise histopatológica da psoríase revela características como paraceratose, hipoagrulose e microabscessos de Munro, que ajudam na confirmação do diagnóstico.
Tratamento
O tratamento da psoríase varia de acordo com a gravidade da condição e a forma clínica apresentada.
Tratamento Tópico
Recomendado para casos leves, inclui:
- Hidratação com emolientes e umectantes
- Corticosteroides tópicos
- Ceratolíticos, como ácido salicílico
Tratamento Sistêmico
Indicado para casos mais severos, onde o tratamento tópico falha, inclui opções como metotrexato e ciclosporina.
Terapias Biológicas
Para pacientes que não respondem a tratamentos sistêmicos, as terapias biológicas são uma alternativa eficaz, focando em bloquear citocinas específicas da inflamação.
Nota de Responsabilidade:Os conteúdos apresentados no MedOnline têm caráter informativo e visam apoiar decisões estratégicas e operacionais no setor da saúde. Não substituem a análise clínica individualizada nem dispensam a consulta com profissionais habilitados. Para decisões médicas, terapêuticas ou de gestão, recomenda-se sempre o acompanhamento de especialistas qualificados e o respeito às normas vigentes.